
Dans ses manifestations cliniques les plus sévères, l’infection à coronavirus SARS-CoV-2 peut imposer une intubation et l’usage d’un respirateur artificiel, combiné à un traitement lourd pour restreindre le plus possible les lésions pulmonaires. Cependant, une fois en voie de guérison, le combat des patients est loin d’être terminé. Pour la plupart d’entre eux, des séquelles physiques et/ou psychologiques persisteront. Entre séances de kinésithérapie et psychothérapie, les médecins insistent sur le suivi médical post-infection des patients.
Dans les prochains mois, les patients hospitalisés avec un COVID-19 sévère, certains ayant passé des semaines à respirer à l’aide d’un ventilateur mécanique, reprendront leur vie. Beaucoup seront probablement confrontés aux effets secondaires et aux traitements d’urgence qui leur ont permis de survivre.
« Le problème auquel nous allons tous être le plus confrontés au cours des prochains mois est de savoir comment nous allons aider ces personnes à se rétablir. », explique Lauren Ferrante, médecin en soins pulmonaires et en soins intensifs à la Yale School of Medicine. De nombreux médecins des unités de soins intensifs affirment que la pression de la pandémie sur les hôpitaux et la nature infectieuse du virus rendent difficile le respect de certaines pratiques hospitalières destinées à améliorer l’état post-infection des patients.
Séquelles pulmonaires et augmentation du risque de maladies cardiaques
Bien qu’il soit trop tôt pour dire à quelles incapacités durables les survivants du COVID-19 seront confrontés, des indices proviennent d’études sur les pneumonies graves. Certaines de ces infections évoluent vers le syndrome de détresse respiratoire aiguë (SDRA), dans lequel les alvéoles se remplissent de liquide. Cette condition conduit parfois à des cicatrices qui peuvent causer des problèmes respiratoires à long terme, mais des études montrent que la plupart des patients atteints de SDRA récupèrent finalement leur fonction pulmonaire.
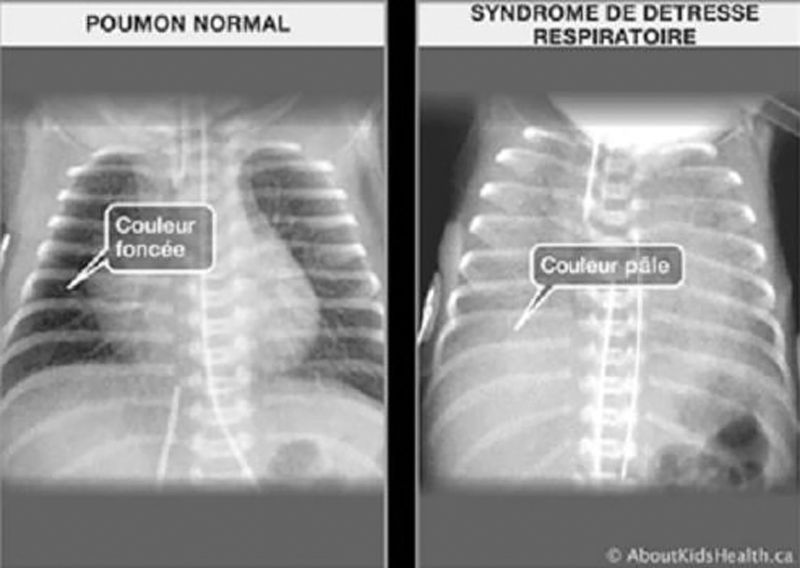 Le syndrome de détresse respiratoire aiguë se caractérise par la présence d’un œdème pulmonaire lésionnel dû à une atteinte inflammatoire des alvéoles. Crédits : AboutKidsHealth
Le syndrome de détresse respiratoire aiguë se caractérise par la présence d’un œdème pulmonaire lésionnel dû à une atteinte inflammatoire des alvéoles. Crédits : AboutKidsHealth Après tout cas grave de pneumonie, une combinaison de maladies chroniques sous-jacentes et d’une inflammation prolongée semble augmenter le risque de maladies futures, y compris les crises cardiaques, les accidents vasculaires cérébraux et les maladies rénales, explique Sachin Yende, épidémiologiste et médecin en soins intensifs à l’Université de Pittsburgh.
Son équipe a rapporté en 2015, par exemple, que les personnes hospitalisées pour une pneumonie ont un risque de maladie cardiaque environ quatre fois plus élevé que celui des témoins de même âge dans l’année suivant leur sortie, et environ 1.5 fois plus élevé dans chacune des 9 prochaines années. Le COVID-19 pourrait provoquer « une forte augmentation de ce type d’événements ».
Syndrome de soins post-intensifs : les complications dues à la respiration artificielle
Les patients qui passent du temps dans une unité de soins intensifs, quelle que soit la maladie qui les y a placés, sont également sujets à un ensemble de problèmes de santé physique, cognitive et mentale après leur départ, connu sous le nom de syndrome de soins post-intensifs. Les soins proposés pour lutter contre le nouveau coronavirus pourraient exposer les survivants des soins intensifs à un risque particulier pour certains de ces problèmes, explique Dale Needham, médecin en soins intensifs à l’école de médecine de l’Université Johns Hopkins.
L’une des raisons est la lésion pulmonaire exceptionnellement grave qu’elle peut provoquer, ce qui conduit de nombreux patients à passer des périodes prolongées avec un ventilateur sous sédation profonde. Un patient atteint d’un SDRA causé par d’autres maladies pourrait compter sur ce soutien vital pendant 7 à 10 jours, estime Needham, mais certains patients atteints de coronavirus ont besoin de plus de 2 semaines.
De nombreux patients atteints de COVID-19 qui ont besoin d’un respirateur ne récupèrent jamais. Bien que les taux de survie varient selon les études et les pays, un rapport de l’Intensive Care National Audit & Research Center de Londres a révélé que 67% des patients COVID-19 déclarés en Angleterre, au Pays de Galles et en Irlande du Nord recevant une « assistance respiratoire avancée » sont décédés. Une étude menée dans un petit groupe de patients en Chine a révélé que seulement 14% avaient survécu après avoir utilisé un respirateur.
Ceux qui survivent longtemps avec un respirateur sont sujets à l’atrophie et à des faiblesses musculaires. Garder un patient gravement malade en mouvement — en levant les bras et les jambes et éventuellement en l’aidant à s’asseoir, à se tenir debout et à marcher — peut réduire cette faiblesse et le faire quitter l’assistance respiratoire plus rapidement. Mais parce que le SARS-CoV-2 est contagieux, il peut être difficile de faire venir des spécialistes en réadaptation dans les chambres des patients.
Délires et risques de troubles psychologiques
Un autre risque pour les patients hospitalisés est le délire — un état de pensée confuse qui peut conduire à des troubles cognitifs à long terme tels que des déficits de mémoire. « Ce que nous constatons avec le COVID-19, c’est qu’il y a de nombreux cas de délire. », explique E. Wesley Ely, pneumologue et médecin de soins intensifs à l’Université Vanderbilt.
Il soupçonnerait que ce coronavirus, comme ceux qui causent le syndrome respiratoire aigu sévère (SRAS) et le syndrome respiratoire du Moyen-Orient (MERS), puissent créer une hypoxie et endommager le cerveau. L’inflammation corporelle causée par le virus peut également limiter le flux sanguin vers le cerveau et tuer les cellules du cerveau.
Pour aggraver les choses, les médecins prescrivent généralement des sédatifs pour supprimer la toux violente et aider les patients à tolérer la détresse et l’inconfort d’un tube respiratoire. Mais ces médicaments peuvent augmenter le risque de délire, déclare Ely. Et comme les hôpitaux manquent des sédatifs les plus couramment utilisés, ils se tournent vers les benzodiazépines, une classe de médicaments qui peuvent provoquer « un délire intense et prolongé ».
Des médecins se préparent à une augmentation des problèmes de santé mentale, parmi lesquels l’anxiété, la dépression et le trouble de stress post-traumatique suite au stress psychologique d’une maladie grave. Une étude sur des personnes hospitalisées pour le SRAS a révélé que plus d’un tiers des symptômes de dépression et d’anxiété étaient modérés à sévères un an plus tard.

Sources
https://www.ncbi.nlm.nih.gov/pubmed/17500304
https://journals.sagepub.com/doi/10.1177/070674370705200405
https://www.thelancet.com/journals/lanres/article/PIIS2213-2600(20)30079-5/fulltext
https://www.sciencemag.org/news/2020/04/survivors-severe-covid-19-beating-virus-just-beginning#
https://trustmyscience.com/coronavirus-combat-patients-voie-guerison-ne-fait-que-commencer/
https://www.futura-sciences.com/sante/actualites/coronavirus-coronavirus-sequelles-survivants-formes-severes-80484/
Thomas Boisson / Trustmyscience
Et le traitement conçu par le docteur Raoult, qui évite justement aux malades de se retrouver sous respiration artificielle ?
Aucun commentaire:
Enregistrer un commentaire
Remarque : Seul un membre de ce blog est autorisé à enregistrer un commentaire.