
Peut-être êtes-vous encore trop jeune. Si vous approchez la cinquantaine en revanche, il est probable que votre médecin traitant vous ait déjà alerté sur la nécessité d’introduire plus de produits laitiers dans votre alimentation, voire de vous supplémenter en vitamine D et en calcium pour améliorer la santé de vos os, comme cela a été le cas en 2012 pour la moitié des États-uniens âgés.
Si en plus vous êtes une femme, vous avez sans doute eu droit à une prescription pour une ostéodensitométrie, remboursée en France depuis 2006 par la Sécurité sociale pour tous les patients. Cet examen, coûteux pour la collectivité, permet, vous a-t-on sans doute expliqué, de détecter une ostéoporose, la maladie à traquer avant même la ménopause. Si vous n’avez pas d’ostéoporose, vous risquez tout de même de souffrir d’ostéopénie. Mais qu’est-ce donc que cette ostéopénie, s’interrogeraient nombre médecins à la retraite ? Ils seraient sans doute surpris d’apprendre qu’il s’agit d’un terme inventé, devenu maladie par un tour de passe-passe catégoriel lors d’un congrès organisé sous la houlette de l’OMS, et qui entraîne aujourd’hui une prise en charge.
Santé et protection de nos os
Pourquoi ces conseils et ces prescriptions ? Que risquent nos os ? Ce que la médecine vise, c’est la prévention du risque de fracture, notamment celle du col du fémur. En effet, c’est un événement grave aux complications mortelles pour 20% des victimes.
Mais autre tour de passe-passe, plutôt que de se pencher sur la prévention de la chute, sans laquelle il n’y aurait pas de fracture, le monde médical, les industriels et les médias ne parlent que de prévention de l’ostéoporose. La différence est de taille :
 une manière intelligente de viser la diminution des chutes pourrait être axée sur une activité physique bien pensée chez tout le monde, le maintien de l’autonomie chez les personnes âgées, des soins chez le podologue, peut-être des séances d’ostéopathie ou une visite chez le posturologue ;
une manière intelligente de viser la diminution des chutes pourrait être axée sur une activité physique bien pensée chez tout le monde, le maintien de l’autonomie chez les personnes âgées, des soins chez le podologue, peut-être des séances d’ostéopathie ou une visite chez le posturologue ;  diminuer l’ostéoporose se fait en revanche par la prescription d’examens, de médicaments (rappelez-vous le Protélos), ou de vitamine D et de calcium.
diminuer l’ostéoporose se fait en revanche par la prescription d’examens, de médicaments (rappelez-vous le Protélos), ou de vitamine D et de calcium. Il n’est donc pas étonnant que l’industrie ait concentré son effort sur le traitement de l’ostéoporose, entraînant à sa suite le monde médical, au détriment de la meilleure manière d’envisager la santé de nos os.

Ostéopénie, nouvelle création (saison 1992)
On s’attendrait à ce que la recherche médicale et la science, encadrées par la prestigieuse OMS, soient à l’origine de ce qui est présenté comme une avancée thérapeutique. Mais pas du tout. En réalité, le congrès de Rome, dont le but était d’établir un consensus sur le traitement de l’ostéoporose, a réuni des experts de l’European Foundations for Osteoporosis and Bone Disease (EFFO) et de sa grande sœur américaine, la National Osteoporosis Fondation (NOF), c’est-à-dire les intérêts industriels plutôt que la recherche fondamentale. Sur les quinze chercheurs réunis, treize étaient membres de ces deux associations. Il faut souligner que ce sont les laboratoires Rorer, Sandoz et SmithKline-Beecham, également membres notoires de l’EFFO qui financèrent le congrès. Et sur ces treize membres, tous sauf un sont liés à titre personnel à l’industrie pharmaceutique, parfois également à l’industrie laitière. L’OMS donne l’impression d’avoir simplement servi de caution, puisqu’une seule personne la représentait.
Pourtant, c’est bien ce congrès qui est le véritable point de départ de la création du marché de l’ostéoporose que se partagent les fabricants d’ostéodensitomètres, les laboratoires d’analyse médicale, l’industrie pharmaceutique et l’industrie laitière. Ce sont ces acteurs « marchands » qui ont défini les deux axes sacro-saints encore en vigueur aujourd’hui, et que plus personne ne semble mettre en doute :
 la mesure de la densité osseuse (MDO) constitue l’élément essentiel du diagnostic ;
la mesure de la densité osseuse (MDO) constitue l’élément essentiel du diagnostic ;  on a trouvé un petit nom à la zone frontalière entre normal et pathologique : on appelle désormais « ostopénie » ce qui est une simple zone à risque, et qui deviendra rapidement dans les faits une nouvelle maladie.
on a trouvé un petit nom à la zone frontalière entre normal et pathologique : on appelle désormais « ostopénie » ce qui est une simple zone à risque, et qui deviendra rapidement dans les faits une nouvelle maladie. Le spécialiste de l’épidémiologie de l’ostéoporose, le Dr L. Joseph Melton de la célèbre Mayo Clinic, participa à l’établissement des critères originaux au moment de la réunion de Rome en 1992. Même s’il était membre de la NOF, il était le seul participant à n’être lié à aucun laboratoire à cette époque, ce qui est suffisamment rare pour être souligné. Melton explique que ces catégories n’avaient initialement pas d’autres buts que de signaler l’émergence d’un problème potentiel. Pour lui, le concept nouveau d’ostéopénie « n’avait aucune signification diagnostique ou thérapeutique ».
Un autre expert, Michael McClung directeur de l’Oregon Osteoporosis Center, avait critiqué la catégorie diagnostique d’ostéopénie qui venait d’être adoptée en disant : « Nous avons médicalisé un non problème. » Et pour cause. Une sorte de programme, aussi vieux que l’espèce humaine, réduit graduellement la densité osseuse au fur et à mesure que nous prenons de l’âge. C’est un fait qui est parfaitement cohérent avec le processus de vieillissement sain et naturel. Ainsi, n’importe qui au-delà de 30 ans doit avoir statistiquement une densité osseuse inférieure à celle d’un individu de 30 ans.
En réalité l’ostéopénie est une non-entité médicale et diagnostique. Le terme ne désigne rien de plus qu’une déviation statistique d’une valeur numérique. De manière arbitraire, on va en faire une norme.
Un langage obscur pour masquer une logique défaillante
Sans doute dans le but de faire sérieux et scientifique, les procédés « cryptiques » développant définitions et diagnostics ont été enveloppés dans un langage mathématique et clinique obscurs. Cet enrobage masque au profane le caractère complètement fou de la logique employée. (Ces définitions sont brillamment décryptées par le cours en ligne de Whasington.educ sur la densitométrie osseuse qui peut être consulté dans sa totalité sur le site washington.edu).
Voyons par exemple d’un peu plus près les termes mystérieux de T-score et de Z-score.
Ce ne sont pas des chiffres précis relevant d’une mesure précise, comme par exemple des grammes par centimètre cube. Il s’agit de comparaisons. Pourquoi cette bizarrerie ? Cela est dû au fait que les constructeurs des ostéodensitomètres n’ont pas réussi à obtenir des mesures similaires et fiables. On aurait enregistré des résultats trop différents pour un même patient d’un appareil à l’autre. L’astuce a consisté à remplacer une mesure « personnelle » par une évaluation de « l’écart à une norme ».
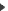 Les T-scores calculent l’écart de votre densité osseuse par rapport à des moyennes standards d’adultes de 30 ans. Sans aucune justification scientifique, on a considéré ces standards comme la norme pour tout le monde, sans tenir compte de l’âge. Autrement dit, on postule que la comparaison du degré moyen de densité osseuse d’un adulte de 30 ans avec une personne qui peut en avoir 50 de plus est utile au diagnostic !
Les T-scores calculent l’écart de votre densité osseuse par rapport à des moyennes standards d’adultes de 30 ans. Sans aucune justification scientifique, on a considéré ces standards comme la norme pour tout le monde, sans tenir compte de l’âge. Autrement dit, on postule que la comparaison du degré moyen de densité osseuse d’un adulte de 30 ans avec une personne qui peut en avoir 50 de plus est utile au diagnostic ! 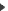 Le Z-score compare au moins l’écart à la norme de votre tranche d’âge. Elle tient compte de la race et du sexe. C’est au moins logique et un peu plus pertinent.
Le Z-score compare au moins l’écart à la norme de votre tranche d’âge. Elle tient compte de la race et du sexe. C’est au moins logique et un peu plus pertinent. Voyez ci-dessous la courbe qui a servi pour l’élaboration des Z et T-scores. Une courbe de Gauss classique, à l’image de l’écrasante majorité de tous les phénomènes humains, et qui n’a rien d’une grande découverte !
Mais observez sur l’image suivante la baisse quasi constante des T-scores d’hommes et de femmes dans le temps. Si on en croit l’OMS, on devrait donc inexorablement tomber malade en prenant de l’âge ! Ceci démontre de façon claire tout le ridicule du système du T-score.
Même sans aborder le piège de définir la bonne norme, il semble bien que le T-score ne serve à rien d’autre que de créer des malades où il n’y en a pas. Pour illustrer cette hypothèse, le journal de densitométrie clinique rapporte en 2009 une expérience intéressante : 30 à 39% des sujets diagnostiqués ostéoporotiques avec des modèles différents d’appareil furent reclassés soit comme normaux, soit comme ostéopéniques quand on prit la peine de remplacer le T-score par le Z-score. Voilà comment des appareils imprécis et des concepts douteux transforment des gens en bonne santé en malades ! Avec ce genre de calcul, lorsque les femmes atteignent l’âge de 80 ans, très peu sont considérées « normales ». Par extension, cela suggère que la vieillesse elle-même deviendrait petit à petit une maladie…
Malgré tous ces travers, l’OMS a pris la responsabilité de définir l’ostéopénie comme un phénomène pathologique nécessitant une intervention médicale. C’est ainsi qu’une organisation se présentant comme une « autorité médicale » fait croire à un public crédule que l’amincissement naturel des os est anormal. Et plus encore, une maladie à traiter.
L’ostéodensitométrie a-t-elle une utilité diagnostique ?
Mais finalement, cet élément diagnostic au centre de la réunion de Rome est-il en réalité pertinent pour déterminer le degré de santé de nos os ? Pas vraiment, comme nous allons le voir, et pour plusieurs raisons.
 L’ostéodensitométrie n’est pas une mesure fiable
L’ostéodensitométrie n’est pas une mesure fiable Il faut faire remarquer que parler de « densité » minérale osseuse est un abus de langage : l’appareil ne donne en effet aucune information sur l’épaisseur réelle de l’os dans la zone scannée qui devrait être exprimée en g/cm3. Les ostéodensitomètres ne peuvent techniquement calculer que des g/cm². Ensuite, l’utilisation des T-score et Z-score pour pallier un manque d’harmonisation entre industriels introduit trop d’aléatoire dans les mesures. Dans les faits, les résultats peuvent sur- ou sous-évaluer la densité osseuse réelle de 20 à 50%. Ce qui fait qu’on peut très bien être évalué ostéoporotique alors qu’on ne l’est pas, ou le contraire !
 L’ostéodensitométrie est une mesure partielle
L’ostéodensitométrie est une mesure partielle Le travers peut-être le plus fatal est le fait que le l’ostéodensitomètre ne peut que révéler la densité minérale de l’os, ce qui n’est pas la même chose que la qualité et/ou la force de l’os. En effet, ne sont mesurés que les minéraux qui donnent la rigidité de l’os, mais pas le collagène qui assure sa flexibilité. Or, tel le roseau qui plie mais ne rompt pas, cette « souplesse » est une qualité importante pour éviter les fractures. Souvenons-nous d’un exemple qui fâche : le fluor pris en masse à une époque pour éviter les caries augmentait considérablement la densité osseuse, et il est devenu par la suite un traitement de l’ostéoporose. Malheureusement, il a eu beaucoup d’effets secondaires, dont des micro-fractures douloureuses (un comble !), fait qui illustrait déjà que « plus dur » ne signifiait pas « plus solide ». Comme c’est souvent le cas, après des années d’emballement médiatique et de retombées financières, on finit par déchanter, nuancer et critiquer. Le Fluocalcic, dernier représentant de cette classe de médicament, a été retiré du marché en 2001 par son fabricant.
 L’ostéodensitométrie n’est pas spécifique de l’os qu’elle mesure
L’ostéodensitométrie n’est pas spécifique de l’os qu’elle mesure Elle ne rend pas compte de la résistance de l’os vu sous un angle mécanique. En effet, il existe des os plats, larges ou minces, et certains résistent bien mieux que d’autres. Cette spécificité n’est pas prise en compte.
 L’ostéodensitométrie est une mesure quantitative et non qualitative
L’ostéodensitométrie est une mesure quantitative et non qualitative On ne connaît rien de la composition et de la structure de l’os, qui a une architecture parfois très différente. La structure de l’os, compacte ou spongieuse, est une donnée importante qui joue sur sa solidité. On ne sait pas si l’os analysé est poreux ou pas.
Et le meilleur pour la fin. En effet, ces approximations seraient acceptables si cet examen avait un caractère prédictif. Mais en réalité, aucune étude n’a jamais mesuré les bénéfices du dépistage par ostéodensitométrie. L’équation os dense = os solide est un dogme, car la densité osseuse et les moyens de l’augmenter ne sont qu’un paramètre parmi d’autres. Ainsi, des personnes ayant des os denses pourront faire une fracture, et des ostéoporotiques n’en faire jamais. Impossible de prévoir !
Ainsi, il existe non seulement une série de problèmes insurmontables dans la définition même de l’OMS de l’ostéopénie, mais il apparaît également que l’ostéodensitométrie soit en réalité non prédictive du risque de fracture. Phénomène croissant et prévalent dans la science de Big Pharma, les définitions de l’OMS violent à la fois le sens commun et les faits fondamentaux de la biologie. À l’issue de cette première partie, nous encourageons vivement nos lecteurs à réfléchir à la pertinence d’investiguer sur une maladie qui n’est est pas une, au moyen d’une technique incapable de prédire le risque pour lequel elle a été conçue, à savoir calculer le risque réel de fracture.
Dans une seconde partie, nous remettrons en question les supplémentations usuelles dans le traitement de l’ostéoporose et de l’ostéopénie, avec à la clé un risque de cancer supplémentaire. Nous alerterons sur le problème méconnu de la Vitamine D, qui laisse craindre un futur problème de santé publique et mettrons en lumière que la vitamine qui a le vent en poupe n’a pas livré tous ses secrets.
Aucun commentaire:
Enregistrer un commentaire
Remarque : Seul un membre de ce blog est autorisé à enregistrer un commentaire.