Les demandes de dérogations religieuses pour se soustraire à la vaccination se multiplient au motif que les vaccins contiendraient des cellules fœtales. Retour sur l’histoire de leur utilisation dans la conception de vaccins et d’antidouleurs.
Au mois de novembre, après que l’administration Biden a décrété l’obligation vaccinale dans certaines entreprises et pour différents corps de métier, des milliers de pompiers, de policiers et d’employés ont tenté d’obtenir une dérogation religieuse pour ne pas se faire inoculer de vaccin. Le nombre de demandes a atteint son apogée la veille du 4 janvier, soit la date-limite de vaccination imposée pour les grands acteurs du privé et pour certains établissements de santé. Une des raisons les plus fréquemment avancées pour justifier cette exemption religieuse est un lien qui existe bel et bien entre vaccins et cellules fœtales humaines.
On s’est en effet servi de ce type de cellules que ce soit lors de la phase de test de vaccins contre le Covid-19 ou bien au moment de les élaborer et de les produire. Celles-ci sont cultivées en laboratoire et proviennent d’IVG réalisées il y a plus de trente ans. On utilise également ces lignées cellulaires pour tester et mieux comprendre d’autres médicaments habituels comme le paracétamol, l’ibuprofène et l’aspirine. On en fait d’ailleurs un usage continu dans la recherche de traitements contre la maladie d’Alzheimer et l’hypertension, entre autres.
« Tant de personnes ignorent l’importance des lignées de cellules fœtales dans l’élaboration de médicaments et de vaccins vitaux dont elles dépendent au quotidien », rappelle Amesh Adalja, infectiologue au Centre Johns-Hopkins pour la sécurité sanitaire (CHS). « Leur utilisation dans l’élaboration de vaccins contre le Covid-19 n’a rien de différent ni d’exceptionnel. »
Certains responsables religieux ont tout de même fini par se ranger du côté de la science. Dans un communiqué de décembre 2020, la Conférence des évêques catholiques des États-Unis affirmait que ces lignées cellulaires comportaient un péril moral à cause de leur lien (quoique lointain) avec des avortements. Mais ils ont fini par répéter le message du Vatican justifiant le recours aux vaccins : en l’absence d’alternatives et dans un contexte sanitaire dangereux, il s’agit d’un acte de charité et c’est une responsabilité morale.
Bien qu’on ne sache pas combien de dérogations ont été accordées à ce jour, ceux qui les demandent doivent prouver leur « sincérité religieuse » et, dans certains cas, déclarer qu’ils n’auront pas non plus recours à des médicaments dont la conception repose sur des cellules fœtales.
Mais les médecins s’inquiètent de ce que les objections de certains proviennent en partie d’un manque de culture scientifique. Richard Zimmerman, spécialiste en médecine familiale de l’école de médecine de l’Université de Pittsburgh et praticien à temps partiel au Centre de soins familial du quartier d’East Liberty, confirme que certains de ses patients se sont montrés sceptiques car ils croyaient que les vaccins contre le Covid-19 contenaient directement des cellules de fœtus avortés. C’est bien évidemment faux.
L’utilisation de cellules fœtales dans l’élaboration de médicaments ne date pas d’aujourd’hui. Ces lignées ont d’ailleurs une origine bien précise et il est extrêmement difficile de leur trouver des alternatives. Voici pourquoi.
POURQUOI SONT-ELLES NÉCESSAIRES AU DÉVELOPPEMENT DE CERTAINS MEDICAMENTS ?
Contrairement aux bactéries, les virus ont besoin d’un hôte pour survivre ; ils ne peuvent se développer et se reproduire qu’à l’intérieur des cellules hôtes qu’ils infectent. Le principe des vaccins est d’administrer de petites doses de virus inactif ou affaibli (du moins, des fragments clés de celui-ci) afin que le corps puisse avoir un aperçu du pathogène sans contracter la maladie. Cela permet au système immunitaire de se souvenir d’un virus en particulier et de la façon de le détruire si le corps venait à le rencontrer de nouveau.
Pour produire des vaccins en masse, les fabricants ont besoin d’un moyen de produire d’énormes quantités d’éléments viraux.
Pour le vaccin annuel contre la grippe, les scientifiques utilisent par exemple des œufs de poules fertilisés comme hôtes pour faire se multiplier le virus. Mais les fabricants de vaccins préfèrent cultiver le virus dans des cellules de mammifères, principalement parce que celles-ci préviennent la mutation du virus et permettent de démultiplier la production.
Au tout début de l’histoire de la vaccination, les scientifiques avaient recours à des cellules animales. Mais ils se sont rendu compte que celles-ci hébergeaient parfois d’autres virus animaliers indésirables susceptibles de contaminer leur vaccin. Une ancienne version du vaccin contre la polio, administrée à grande échelle entre 1955 et 1963, était produite à partie de cellules de singe. Mais des chercheurs ont fini par s’apercevoir que ces cellules étaient contaminées par un virus simien, le SV40.
Il y avait aussi un autre problème. Certains virus humains se développent mal à l’intérieur de cellules non humaines. La recherche s’est donc focalisée sur des cellules fœtales humaines pour produire des vaccins.
« On savait que celles-ci contenaient rarement des virus contagieux », explique Leonard Hayflick, spécialiste en biologie cellulaire de l’Université de Californie à San Francisco. C’est à lui qu’on doit la plus ancienne souche cellulaire fœtale, la WI-38, issue d’une IVG réalisée en Suède au début des années 1960. Leonard Hayflick savait que contrairement aux cellules des humains adultes, les cellules fœtales avaient peu de chance d’abriter des virus gênants.
Mais au fil du temps, la science a identifié d’autres cellules animales susceptibles d’être utilisées en toute sécurité dans l’élaboration de vaccins contre certains virus. On a par exemple utilisé des cellules de reins de singes verts dans la fabrication de plusieurs vaccins, notamment contre la polio et la variole.
En ce qui concerne les nouveaux virus humains, « il y a une préférence pour le recours à une lignée cellulaire humaine », affirme Alessondra Speidel, chercheuse spécialiste des biomatériaux à l’Institut Karolinska, en Suède. Et ce pour la bonne raison que ces lignées sont plus aptes à infecter et à se développer dans des cellules humaines que dans des cellules non humaines.
D’OÙ VIENNENT CES CELLULES FŒTALES ?
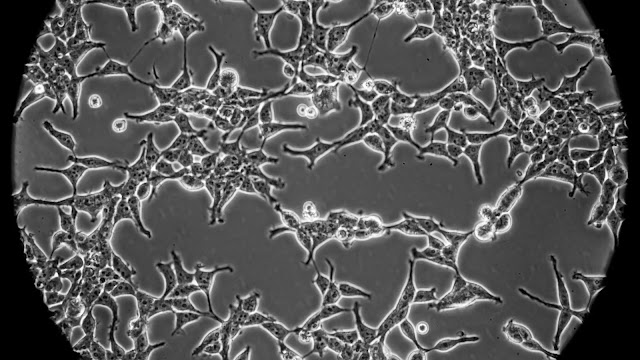
Pour créer des souches fœtales, les scientifiques doivent isoler des millions de cellules sur de minuscules pans de tissu embryonnaire prélevé sur un embryon mort. Chaque cellule peut se diviser en deux près de 50 fois. On peut ensuite les congeler et parfois même les immortaliser ; les cellules utilisées aujourd’hui proviennent de tissus prélevés il y a des dizaines d’années.
Leonard Hayflick a par exemple congelé dix millions de cellules pulmonaires humaines (descendant d’un unique fœtus avorté) dans 700 récipients en verre après que la population cellulaire originale a doublé sept fois. Étant donné qu’elles peuvent se dédoubler encore 30 fois, chaque récipient peut donner selon lui « des dizaines de milliers de kilos de cellules ». « Ça représente assez de cellules pour fournir aux fabricants de vaccins du monde entier des cellules WI-38 pendant plusieurs années. » Ces cellules pulmonaires sont actuellement utilisées pour produire des vaccins contre la varicelle, la rubéole, l’hépatite A et la rage. D’autres chercheurs ont modifié des cellules rénales et rétiniennes pour qu’elles deviennent immortelles et qu’elles se divisent à jamais. La lignée cellulaire PER.C6 descend par exemple de cellules rétiniennes immortalisées issues d’un fœtus de 18 semaines avorté en 1985.
Johnson & Johnson utilise la PER.C6 pour ses vaccins contre le Covid-19. L’entreprise s’est servie de ces cellules pour cultiver des adénovirus (modifiés pour qu’ils ne se répliquent pas et ne déclenchent pas de maladie) qui ont ensuite été purifiés et employés pour transmettre le code génétique de la protéine spike caractéristique du SARS-CoV-2. Le vaccin de la firme ne contient aucune des cellules fœtales ayant un jour accueilli l’adénovirus. Celles-ci ont été filtrées et extraites.
Pfizer et Moderna ont utilisé une autre lignée immortelle, la HEK-293, qui provient du rein d’un fœtus avorté dans les années 1970. Ces cellules ont été utilisées lors de la phase de développement pour s’assurer que les instructions génétiques produisant la protéine spike fonctionnaient bien dans des cellules humaines. Selon Alessondra Speidel, il s’est agi là d’une sorte de démonstration de faisabilité. Par ailleurs, aucune cellule fœtale n’a été utilisée dans la production de ces deux vaccins à ARN messager.
« Le litige se situe au niveau de l’adhésion éthique au fait de concevoir et de déployer des médicaments, des vaccins, et des traitements vitaux qui dépendent d’une lignée cellulaire créée à partir de cellules fœtales humaines avortées il y a un demi-siècle », commente Frank Graham, spécialiste en virologie moléculaire et professeur émérite de l’Université McMaster, au Canada, à qui l’on doit la lignée HEK-293.
Même si les futurs vaccins parvenaient d’une manière ou d’une autre à se passer de ces cellules fœtales, il est difficile d’ignorer leur rôle fondamental. La même chose vaut pour l’utilisation répandue de ces cellules dans l’étude et la recherche de traitements contre différentes maladies prévalentes comme le diabète ou l’hypertension.
Au-delà des frontières de la science, le message qui a le plus résonné chez les patients de Richard Zimmerman hésitant à se faire vacciner était un message d’altruisme. « Personne ne veut être celui qui transmettra une maladie infectieuse à un être cher », conclut-il.
Aucun commentaire:
Enregistrer un commentaire
Remarque : Seul un membre de ce blog est autorisé à enregistrer un commentaire.